HPVワクチンの二の舞にならないためにやっておくべきこと ワクチンの疫学調査に詳しい研究者が物申す
接種開始前からメディアでは不安を煽る報道が始まっている新型コロナウイルスのワクチン。接種率が激減したHPVワクチンの二の舞にならないために何ができるか、ワクチンの疫学調査に詳しい鈴木貞夫さんに聞きました。
世界中で急速に接種が進む新型コロナウイルスのワクチン。
日本でも2月中旬からまず医療者の接種が始まる見込みだが、メディアでは早速不安を煽るような報道が始まっている。
疫学者の立場から、日本の新型コロナウイルスワクチン接種の動きを見守る鈴木貞夫さん
このワクチンはどのように評価できるのか、メディアはワクチンについて何を心がけて報道すべきなのか。
BuzzFeed Japan Medicalは、統計データを扱うのが専門の疫学者、名古屋市立大学公衆衛生学教授の鈴木貞夫さんにインタビューした。
鈴木さんは、副反応騒ぎで長らく接種率が激減しているHPVワクチンの安全性を示した「名古屋スタディ」を行った疫学の専門家でもある。
ワクチンの安全性、有効性をみるデータとは?
ーー新型コロナウイルスワクチンでも、有害事象(※)を副反応のように報じているメディアが目立ちます。
※有害事象 因果関係の有無は関係なく、医薬品の使用後に起きたあらゆる好ましくない有害な出来事。そのうち因果関係のはっきりしているものは、ワクチンの場合は「副反応」と呼ぶ。
本当にそうですね。たちの悪い再放送を見ているみたいです。
ーーまずは新型コロナウイルスのワクチンについて、海外の研究や使用実績の報告から、安全性と有効性をどう評価しているか教えていただけますか?
今、僕たちが触れることのできるデータは、まず製薬会社が行った第3相試験(※)の有効性と安全性のデータがあります。
※医薬品を承認するための研究「治験」は3段階に分けて行われ、少人数で安全性を確認する「第1相試験」、少人数で有効性を確認する「第2相試験」、大人数で有効性や安全性を検証する「第3相試験」が行われる。初めて開発されるワクチンの第3相試験では偽薬を投与したグループと比較し検証する。
また、実際に接種が始まった国からリアルタイムで報道レベルで伝えられる安全性、有効性のデータがあります。
基本的に、治験の第3相試験で重大な副反応が確認されたらまず発売はされません。市販されているなら、この試験はクリアしたぐらいの安全性があるのだなと考えて構いません。
ただ、その中で、「第3相試験で6人死んだ」という報道がなされたことがありました。驚いたのですが、死亡者の半数以上である4人は偽薬を使ったグループだったということがわかりました。
重要なことは、第3相試験まではコントロール群(その薬を使っていない人たちのグループ)をたてて、その薬の効果や安全性を比較できるということです。比較して偽薬の方が死亡が多いなら、薬と死亡は無関係だということがわかります。
僕も第3相試験に関わったことがあります。治験は通常、研究者の思い込みによる評価のバイアスを防ぐために、薬と偽薬のどちらを使ったのか、被験者にも研究者にもわからない形で進められます。
ただ、途中で重大な「有害事象」が出ると、途中でその被検者の試験を中止するため、どちらを使ったのか確認することがあります。自分の場合、結果は半々で、薬でも偽薬でも同じように出ることがほとんどでした。
治験の結果は?
日本でも接種が予定されているアメリカのファイザー社とドイツのビオンテック社が開発したワクチンの第3相試験の結果を見てみましょう。
約4万人の被験者のうち、初回接種を終えた被検者(2万人)では感染が8人だったのに対し、偽薬の被検者(2万人)では162人の感染者でした。
ワクチンを接種した人の感染リスクは2万分の8ですから0.04%です。偽薬のグループの感染リスクは、2万分の162ですから0.81%です。
両者のリスクを比較すると、0.04÷0.81=0.049ですから、ワクチンを接種することで、感染リスクを約5%まで激減させたことになります。これを有効率95%と表現しているのです。
安全性に関してもこの試験で検証されていますが、副反応として見られたのは、疲労の3.8%と頭痛の2.0%のみです。重大なものは見られていません。
ただし、安全性については短期間の反応しか観察していません。頻度が低いものや、長期の影響については、市販後の調査に頼らざるを得ません。
なお、この試験が観察している最終的な評価項目は「感染」だと私は理解しています。感染者の数を比較していますから、このワクチンが感染を予防することを示しています。
時々「重症化予防はするが、感染予防はできない」と主張している人を見かけますが、それは違うと思います。むしろ重症化予防を示すための研究デザインにはなっていないと思います。
ワクチンは健康な人にうつもの とりわけ安全性は厳しく評価される
ワクチンは、医薬品の中でも特に健康な人に接種するものです。
病気で既に具合が悪い人に治療の一環として投与する薬なら、ある程度のリスクを引き受けてもらうことも納得してもらえるかもしれません。
しかし、ワクチンは健康な人にうつので、桁違いの安全性が求められます。市販されているワクチンはその基準をクリアしたものです。
ただ、市販後は、ワクチンをうっていない人と比較することが難しいので、接種した人たちの中で体調はどうなるのか見ていくことになります。
HPVワクチンで嫌というほど経験したことですが、うった後に体調が悪くなった人が出てくると、うっていない人と比較することなく、「ワクチンのせいだ」と考えがちです。
HPVワクチンの時は、多くの接種した人は最初からワクチンのせいだと思ったわけではなく、お医者さんや薬害を訴える運動をしている人に、「ワクチンのせいだ」と言われ、そう思うようになりました。
ーーメディアがワクチン被害を訴える人たちをセンセーショナルに報じたのも大きかったでしょうね。
ワクチンのせいだと考えることで、本来受けるべき治療を受けられなくなって、症状が固定してしまうところがあります。本来は、出ている症状が痛みであれば、痛みとうまく付き合っていく方法を身につける選択肢もあったはずです。
HPVワクチンを教訓に、新型コロナワクチンをうまく進めるためにはどうしたらいいか考えなければいけません。ワクチンをうち始める前に、どうやってうっていない人と比べる仕組みを作るのかを考える必要があります。
メディアはメディア内で、比較できない有害事象をあたかもワクチンと因果関係があるかのように報道することは絶対にしないという何らかの申し合わせなどを作ってほしいです。報道を規制はできませんが、自分たちでガイドラインを作ることが必要ではないでしょうか?
ーーそもそも個人に出た症状を、これは副反応だと証明するのは難しいわけですよね。
できないです。HPVワクチンの症状がワクチンと関係あるのかを証明するのが難しいのと一緒です。
原理的にワクチンと症状との関連性が明白でない以上、疫学的には何も言えません。ワクチンをうった集団とうっていない集団を比較して、うった方に症状が多ければ関連がありそうだと導き出すのが疫学です。
1例について何かを言うことはできず、比較がないところにエビデンス(科学的根拠)はありません。そして、エビデンスを作るための最も大きな足がかりは疫学調査です。
個人のうつ前とうった後の期間の症状を比較する
ーー接種が始まった後の症状について、どのようにしたら、うっていない人との比較ができるでしょうか?
現時点で、筋の通った比べ方を考えてみました。
今回の新型コロナワクチンは、全ての人が予約制で接種しますね。下の図を見てください。
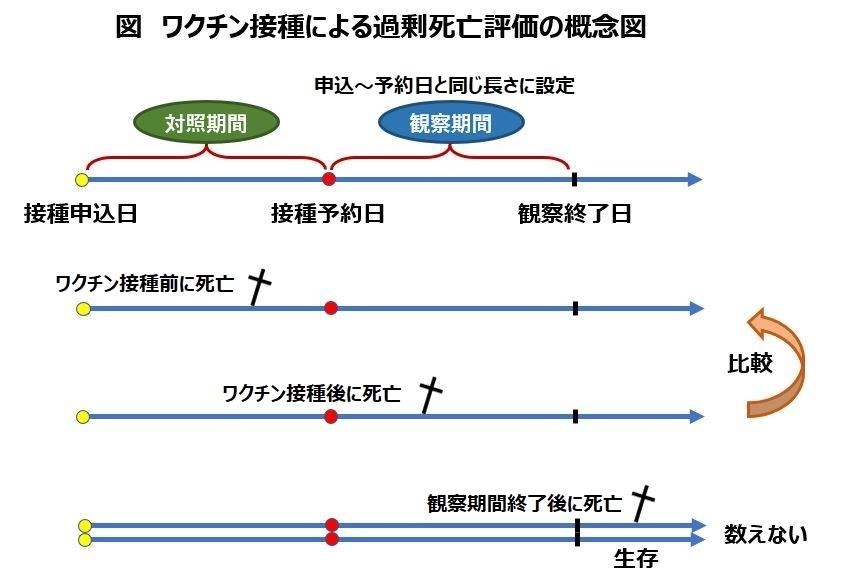
鈴木さんが提案する、ワクチンを接種した人と接種していない人の症状を比較する方法。接種申し込み日から接種日の期間と、接種日から同じ日数の期間を比較する
僕たちは予約日にうつわけですが、その後、亡くなった人がいるとします。死亡は十字架で示しています。接種後に死亡すると、その死亡を全てワクチンと因果関係があるように捉えてしまいがちですね。
しかし、人間は常に死ぬものです。特に死亡率が高い高齢者であれば、ある一定数はワクチンをうってもうたなくても死ぬわけです。
ですから一人の人の時系列で、ワクチンをうっていない対照期間を設定して、その期間に死んだ数と、そこから先に死んだ数を比較することはできないかなと考えました。
具体的には、接種を申し込んだ日から接種した日までの期間を対照期間として、接種後の同じ期間と比較します。
ーーこういう比較の仕方は過去に行われたことがあるのですか?
これは僕が考えたものです。ただ、これに似たような疫学調査はあります。例えば、事故が起きる1時間前と、そのさらに1時間前を比較するような非常に短期の比較調査はあるのです。
ワクチンの場合は予約するというワンクッションがあります。申し込み日から予約日までは誰もうたないはずです。その間に死んだ人数を数えることができれば、それを比較対照とすることはできると思います。
ーー対照期間はどの程度の長さをおけば比較できるものでしょう?
個人個人で対照期間はバラバラになります。申し込み日から予約日はそれぞれ違うでしょう。もしそれが1週間だったら、接種後の比較期間も1週間にします。この図で言うと、まず緑色の期間が決まります。接種後に緑色の期間と同じ期間、観察するということです。
最終的にデータが集まったら、期間ごとに、3日の人はこうでした、1週間の人はこうでしたという解析もできます。
いずれにしても今は接種後の観察期間だけ見て、何人死んだというデータばかりです。それでは何の分析にもなりません。
ーー新型コロナの分科会や厚労省のアドバイザリーボードに提案するのはどうでしょう?
少し努力してみます。接種が始まる前にやらないといけませんから。
接種後の死亡、どう分析すべきなのか?
ーーこれまで接種を始めている国から、「〜人が死亡した」というデータが報じられています。ワクチンが原因と人とワクチンとは無関係の人とを見極めるには、どういう調査が必要なのでしょうか?
ノルウェーでは接種後に死亡した高齢者の数が推計29人と報告があって、WHOが、「もともと病弱な高齢者の一部で想定される全死因死亡率と死因の範囲内で、ワクチンが死亡の一因になったとは確認できない」と発表しています。
いずれにしても、比較なしで「〜人死んだ」ということを報道するのはやめましょうという申し合わせをメディア自ら音頭をとってやってくれるといいですね。
ーー母数もなかなか示しませんね。
最低限、何十万人のうち何人であるとか、分母は示すべきです。100人のうちの30人なのか、10万人、100万人のうちの30人なのかで全く違います。そして、元々死亡率が高い集団なのかもきちんと書かないといけません。総合力が問われるところです。
ーーメディアの報じ方ですが、「有害事象」と「副反応」の違いを理解していないというのが根本的な問題だと思います。
わかりやすい言い方をすれば、なんらかの比較がなされていない接種後の体調不良は、基本的に「有害事象」です。因果関係があると言うことはできません。
何かと比べて明らかにこのワクチンをうった人に多く症状が出ていることが示されていないと「副反応」とは言えません。
例えば、生理的食塩水をうって、アナフィラキシー(アレルギー反応)が出ることはあり得ません。そういうあり得ない症状が明らかにワクチンをうったグループに多いということであれば、それは副反応と言っていいかもしれません。だから接種後に15分から30分観察時間を置くのですね。
ただ、「うってすぐ死んだ」という結果については、うたなくても死んだかもしれないと考える必要があります。
「このワクチンをうたなかったら死ななかった」と遺族がどれだけ思ったとしても、なぜ死んだか原因がわからない人はいます。逆に、ワクチンのせいでないという証明もできません。
それを「副反応」として勘定するにはなんらかの理由が必要です。理由なく、「これは副反応だ」と言ってはいけませんし、ワクチンをうってバタバタ死んだとしても、うたなくても死んだ可能性を考えなければいけません。
ーー今回のワクチンは高齢者を優先してうっていますから、なおさらそうですね。
そうです。死にそうな人は最初からうたないとすることも一つの考えかもしれませんが、それも不人情な話です。
個人の意思決定を尊重した上で、ワクチンをうった人とうっていない人をなんとかして比べることをしないといけません。それをせずにいきなり、「接種後に人が死んだから副反応です」とするのは慎むべきです。
医療者が積極的に「自分はうつ」と発信するわけ
ーー今回、メディアが死亡者の数を不安を煽る形で報道する一方、医療者は積極的に「自分はうつ」と発信されていますね。どういう判断と意図があるのでしょう。
僕たちみたいな立場にある医療者たちは、自分がうつかうたないかを積極的に言っていますね。
早期の段階では、ワクチンを専門とする先生たちは慎重な発言をしてきました。でも今はその多くが「うちたい」と言っています。ただ、こういう情報がなかなか一般の人には更新されていません。
日本は欧米と比べて感染者数も死亡者数もあまり切羽詰まった状況ではないのが要因でしょう。すごく困っている国の状況を見て、重大な副反応が出るかどうかちょっと様子をみましょうと言える余裕がありました。
そして、日本は他の国に比べ、ワクチン接種開始までちょうどいい塩梅の時間が与えられました。既にイスラエルでは何百万もの人がうっている。アメリカでも3000万人はうっています。
数日前には、アメリカの累計の感染者数とワクチンをうった数が並びました。今はワクチンをうった人の方が多くなっています。そして、ワクチン接種によって死んだ人は報告されていませんし、少なくとも新型コロナで亡くなった40万人と並ぶほどワクチンで死んだ人はいないと断言できるでしょう。
そういうデータを見ていると、医者の意思決定としては「うつよね」というのが一般的です。
確かに、長期的なデータはわからないと言えばわからないです。ただ、わからないなりに、そんなことはあり得ないという相場観も持っています。
出口戦略としてもワクチンで集団免疫を作ることが現実的
ーーその相場感がない一般の人は、新しい仕組みのワクチンで、長期的な副反応がわからないということに不安を感じるのでしょうね。
ただ、ウイルスに感染してから前がん病変になるまで数年、さらに浸潤がんに進むまで何年もかかる子宮頸がんと違い、新型コロナウイルスが感染して発症するまでの期間は短いです。ワクチンで防ぐ効果が、比較的短期間でわかります。
また、みんながうつワクチンですし、既に海外では1億人近くがうっています。日本でも隣の人がうち始めたら、案外接種への心理的ハードルは低くなるような気がします。結構、うつような気もします。
結局、出口戦略を考えると、ワクチンをうつしかない。「様子見」と思っている人は、これからずっとマスクをして、会食もしないで、Zoomで授業を受け、部活動もできないという状況をこれから5年、10年続けていく気があるのでしょうか。
そろそろ限界だと思っている人が多いのではないでしょうか?
解決策がどこにあるかと言えば、やっぱりワクチンしかありません。
「検査で乗り切っている国がある」と反論されたことがあるのですが、そういう国も絶対ワクチンを使います。他の国からの訪問をシャットダウンするならいいかもしれませんが、いつまでも国際的な行き来を止めているわけにはいきません。
自国民が免疫を持たないと国を開くことはできません。
他に「いつの間にか新型コロナウイルスが弱毒化する」というシナリオも想定できるかもしれませんが、可能性としてはゼロではなくても、積極的な戦略として期待するのは無理でしょう。
ワクチンが唯一の現実的な解決策ということです。
(続く)
【鈴木貞夫(すずき・さだお)】名古屋市立大学大学院医学研究科教授(公衆衛生学分野)
1960年、岐阜県生まれ。名古屋大学医学部卒業、名古屋大学大学院医学研究科博士課程修了(予防医学専攻)、Harvard School of Public Health修士課程修了(疫学方法論専攻)。愛知医科大学講師、Harvard School of Public Health 客員研究員などを経て現職。2006年、日本疫学会奨励賞受賞。
コメント0件·